I. CHẨN ĐOÁN
1. Lâm sàng
1.1. Tiền sử
Đối với trường hợp trẻ nhỏ tinh hoàn không xuống bìu cần khai thác các yếu tố nguy cơ từ phía bố mẹ, đặc biệt là các bệnh lý di truyền hoặc các bất thường về nội tiết. Tiền sử các can thiệp trước đây đặc biệt quan trong với những trường hợp đã mổ hạ tinh hoàn một lần hoặc nội soi thăm dò ổ bụng.
1.2. Bệnh sử
Người nhà thường phát hiện tình trạng không có tinh hoàn trong bìu của trẻ một cách ngẫu nhiên trong quá trình chăm sóc trẻ. Nhiều trường hợp phát hiện tình cờ trong quá trình tham khám khi bệnh nhân ở tuổi trưởng thành.
1.3. Triệu chứng cơ năng
Tinh hoàn không xuống bìu thường không gây đau tức, khó chịu cho bệnh nhân. Dấu hiệu chính là không quan sát thấy hoặc sờ thấy tinh hoàn một hoặc cả hai bên trong bìu.
1.4. Triệu chứng thực thể
Quan sát thấy bìu một bên xẹp hơn, phía trên bìu xẹp có thể thấy ống bẹn gồ cao hơn so với bên đối diện trong trường hợp tinh hoàn một bên không xuống bìu.
Chặn lỗ bẹn trong, vuốt dọc theo ống bẹn từ trên xuống sẽ sờ thấy 1 khối tròn di chuyển, hướng xuống lỗ bẹn ngoài trong bệnh cảnh ẩn tinh hoàn. Nếu tinh hoàn xuống tới tận đáy bìu, rồi tự động cho lên ống bẹn thì đó là bệnh cảnh tinh hoàn lò xo.
Bệnh cảnh tinh hoàn lạc chỗ: Vuốt dọc theo ống bẹn không thấy khối tròn, nhưng ở bên ngoài ống bẹn – vùng đùi, quanh mu dương vật hoặc vùng bẹn bìu đối bên có thể sờ thấy khối tròn, thường di động kém.
Trong trường hợp tinh hoàn trong ổ bụng thường không sờ thấy tinh hoàn khi thăm khám.
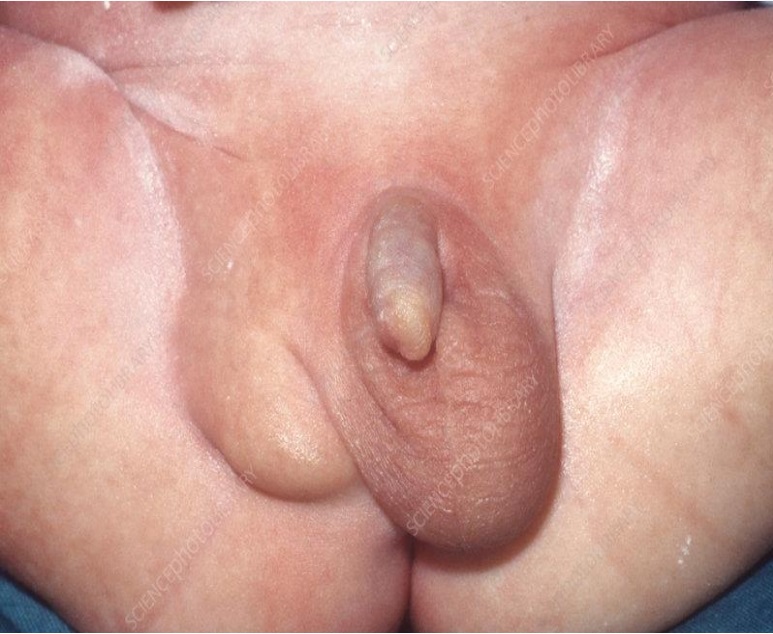
Tinh hoàn phải không xuống bìu, nằm cao trong ống bẹn
1.5. Chẩn đoán thể lâm sàng
Mặc dù nhiều tác giả vẫn sử dụng thuật ngữ tinh hoàn không xuống bìu để chỉ những trường hợp tinh hoàn ẩn, tuy nhiên việc phân loại tinh hoàn không xuống bìu thành tinh hoàn sờ thấy và tinh hoàn không sờ thấy có giá trị lớn trong việc quản lý và điều trị bệnh.
Khoảng 80% các trường hợp tinh hoàn không xuống bìu là sờ thấy. Tinh hoàn sờ thấy bao gồm tinh hoàn ẩn, tinh hoàn lạc chỗ. Tinh hoàn không sờ thấy bao gồm tinh hoàn trong ổ bụng, ống bẹn, không có tinh hoàn, và đôi khi cũng có thể là tinh hoàn lạc chỗ.
Một thao tác rất quan trọng trước khi phẫu thuật hạ tinh hoàn xuống bìu là phải thăm khám lại để xác định lại chẩn đoán khi khi trẻ được gây mê toàn thân.
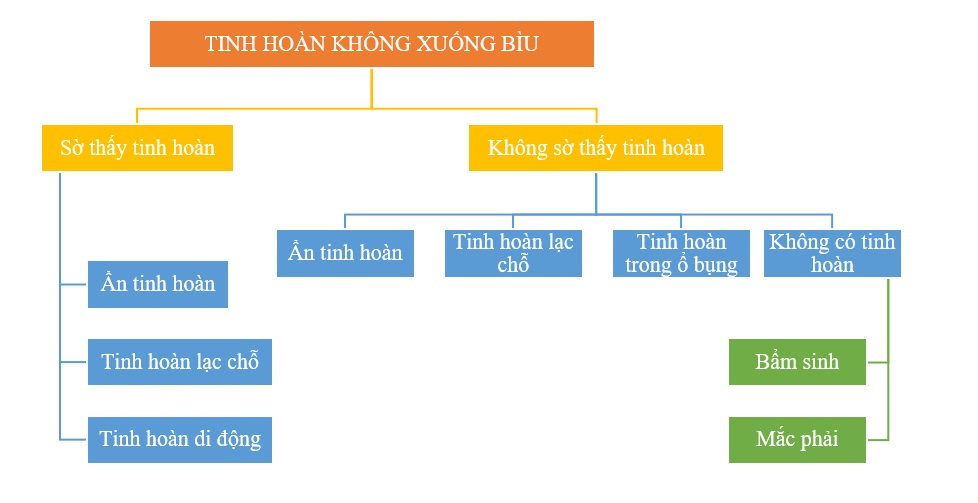
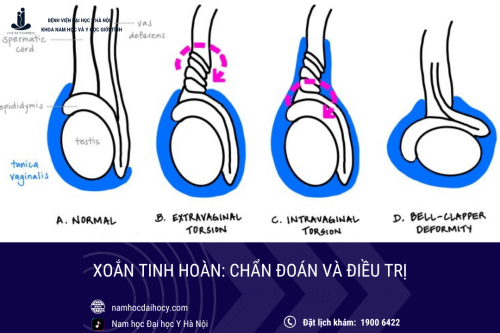
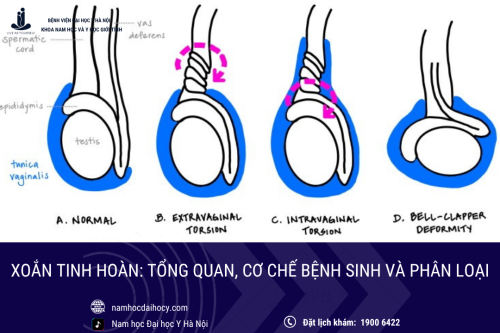
Sơ đồ phân loại các thể bệnh lâm sàng tinh hoàn không xuống bìu
2. Cận lâm sàng
2.1. Chẩn đoán hình ảnh
- Siêu âm: Siêu âm là thăm dò không xâm lấn, không dùng phóng xạ ion hóa và được xem là chỉ định đầu tay do đảm bảo an toàn, nhanh, tiện lợi khi tầm soát vùng bẹn – bìu hai bên và trong ổ bụng. Tuy nhiên, độ tin cậy của siêu âm trong việc chẩn đoán các trường hợp tinh hoàn trong ổ bụng thường không cao với độ nhạy và độ đặc hiệu lần lượt là 45% và 78%. Đối với trường hợp sờ thấy tinh hoàn, khoảng 7% các trường hợp siêu âm không phát hiện bất thường. Hình ảnh điển hình là khối hình bầu dục tại các vị trí ở ống bẹn, di chuyển được dọc theo ống bẹn. Trong quá trình siêu âm nên hạn chế đẩy đầu dò vào bìu mà nên bắt đầu từ lỗ bẹn sâu để hạn chế phản xạ co cơ bìu gây di chuyển tinh hoàn khó quan sát.
- Cắt lớp vi tính: Có giá trị trong các trường hợp không tìm thấy tinh hoàn qua siêu âm, giúp đánh giá giai đoạn ung thư tinh hoàn đối với những trường hợp có tiền sử tinh hoàn không xuống bìu nhưng không can thiệp. Tuy nhiên, do ảnh hưởng của bức xạ ion hóa đến đối tượng trẻ nhỏ nên phương pháp này không khuyến cáo sử dụng thường quy trong thực hành lâm sàng.
- Cộng hưởng từ: Ưu điểm hơn so với chụp cắt lớp vi tính do không sử dụng bức xạ ion hóa, tuy nhiên khá đắt tiền và thường yêu cầu dùng thuốc mê hoặc an thần trong quá trình thực hiện. Tinh hoàn thường giảm tín hiệu trên T1 và tăng tín hiệu trên T2 với độ nhạy và độ đặc hiệu cao. Thường được chỉ định trong các trường hợp siêu âm không phát hiện được vị trí tinh hoàn hoặc tinh hoàn trong ổ bụng có biểu hiện ung thư hóa (kích thước lớn, có tổ chức tăng âm không đều…). Trong một số trường hợp, chụp cổng hưởng từ thường khó phát hiện tinh hoàn bị teo.
- Chụp mạch: Chụp mạch là tiêu chuẩn vàng để chẩn đoán tinh hoàn không xuống bìu, bằng cách tìm tĩnh mạch tinh qua đường vào tĩnh mạch đùi. Tuy nhiên đây là thăm dò xâm có xâm lấn và đắt tiền nên ít áp dụng trên lâm sàng.
- Nội soi ổ bụng: Nội soi là một can thiệp ngoại khoa với mục đích chẩn đoán tìm tinh hoàn và có thể can thiệp hạ tinh hoàn khi xác định đươc đúng vị trí. Ngoài ra nó giá trị trong việc chẩn đoán các trường hợp không có tinh hoàn hoặc tinh hoàn biến mất. Khi soi nên bắt đầu tìm ống dẫn tinh hướng về lỗ bẹn trong, nếu còn ống phúc tinh mạc hoặc có thoát vị bẹn kèm theo thì đưa ống soi đi vào lỗ bẹn trong để tìm tinh hoàn. Cũng không thể bỏ qua các vị trí khác trong ổ bụng như cực dưới thận, tiểu khung, hố chậu, bàng quang…
2.2. Xét nghiệm máu
- Đối với trường hợp không thấy tinh hoàn hai bên cần làm thêm một số xét nghiệm về di truyền nhằm đánh giá bất thường về nhiễm sắc thể hoặc đột biến gen liên quan đến quá trình biệt hóa giới tính.
- Nam giới ở tuổi trưởng thành phát hiện tinh hoàn không xuống bìu cần đánh giá các chất chỉ điểm ung thư tinh hoàn như αFP hoặc hCG toàn phần để loại trừ nguy cơ ung thư tinh hoàn.
II. ĐIỀU TRỊ
1. Nguyên tắc
Nên bắt đầu điều trị sớm sau 6 tháng tuổi vì sau thời điểm này tinh hoàn thường ít có khả năng tự di chuyển xuống bìu.
Thời điểm tốt nhất để điều trị tinh hoàn không xuống bìu là thời điểm trẻ từ 6-12 tháng tuổi, muộn nhất đến khi trẻ 18 tháng. Không nên can thiệp muộn sau thời điểm này vì các tế bào mầm và tế bào Leydig thường tổn thương không hồi phục.
Điều trị sớm sẽ làm giảm nguy cơ ảnh hưởng đến quá trình sinh sản tinh trùng và sản xuất hormone sinh dục, cũng như nguy cơ ung thư sau này.
Lựa chọn phương pháp điều trị dựa theo thể lâm sàng và độ tuổi.
2. Điều trị nội khoa
Trước đây, một số tác giả đã chủ trương sử dụng nội tiết tố để kích thích tinh hoàn tiếp dục di chuyển xuống bìu, hoặc để cải thiện chức năng sinh sản của tinh hoàn sau phẫu thuật hạ tinh hoàn. Tuy nhiên, các nghiên cứu về sử dụng nội tiết tố trong điều trị tinh hoàn không xuống bìu hiệu nay lại không đủ để cung cấp chứng cứ cho việc sử dụng này. Chính vì vậy, Hội Niệu khoa Mỹ khuyến cáo không sử dụng nội tiết tố điều trị.
Một số nghiên cứu gần đây cho thấy tỷ lệ thành công trên thực tế chỉ khoảng 20%, vị trí tinh hoàn càng cao tỷ lệ thành công càng thấp. Tuy nhiên, có đến 20% các trường hợp tinh hoàn có thể lại di chuyển lên trên sau khi xuống bìu. Tác dụng không mong muốn của liệu pháp hormone là thay đổi sắc tố da vùng bìu, có thể xuất hiện lông mu hoặc tăng kích thước dương vật, hoặc đau sau tiêm nhưng thường tự thoái triển sau khi ngừng điều trị.
Chỉ định điều trị nội tiết tố: trẻ nhỏ dưới 1 tuổi được chẩn đoán ẩn tinh hoàn, tinh hoàn lò xo. Do ở trẻ dưới 1 tuổi, ống phúc tinh mạc chưa đóng kín và xơ hóa hết đoạn trong ống bẹn, nên tinh hoàn có thể di chuyển trong ống bẹn một cách tự do.
Thuốc được sử dụng hiện nay để điều trị tinh hoàn không xuống bìu là hCG và GnRH
- Tiêm bắp hCG: 1,5 IU – 3,0 IU theo cân nặng cách ngày trong 2 tuần/ 500 IU tuần một lần/ 1,5 IU theo cân nặng tuần ba lần.
- Dạng xịt mũi GnRH: 1,2 mg/ngày chia 3 lần trong vòng 4 tuần.
3. Điều trị ngoại khoa
Phẫu thuật hạ tinh hoàn xuống bìu khi trẻ được 6- 12 tháng tuổi, muộn nhất là 18 tháng tuổi, được cho là biện pháp có hiệu quả trong việc điều trị tinh hoàn không xuống bìu. Phẫu thuật mở hay nội soi tùy thuộc vào việc tinh hoàn có sờ thấy hay không.
3.1. Tinh hoàn sờ thấy
Chỉ định phẫu thuật mở để hạ tinh hoàn xuống bìu. Có thể tiến hành phẫu thuật qua đường bẹn hoặc đường bìu tùy theo vị trí tinh hoàn.
Phẫu thuật hạ tinh hoàn qua đường bẹn: Được chỉ định khi tinh hoàn nằm cao trong ống bẹn. Phẫu thuật này được sử nhiều hiện nay với tỉ lệ thành công cao lên tới 92%. Các bước cơ bản trong phẫu thuật bao gồm, phẫu tích di động tinh hoàn và thừng tinh lên sát lỗ bẹn sâu, thắt túi cùng ống phúc tinh mạc sát lỗ bẹn sâu, cố định tinh hoàn xuống bìu ngoài cơ darto. Chú ý tránh để căng tinh hoàn.
Phẫu thuật qua đường bìu: Được chỉ định trong các trường hợp tinh hoàn nằm ở lỗ bẹn nông, hoặc tinh hoàn di động. Trường hợp không có thóa vị kèm theo có thể cố định tinh hoàn qua vết rạch da ở bìu. Các nghiên cứu cho thấy tỉ lệ thành công dao động từ 88 đến 100%, với tỉ lệ tái phát hoặc teo tinh hoàn dưới 1%.
3.2. Tinh hoàn không sờ thấy
Đối với những tinh hoàn không sờ thấy. Những đánh giá trong cuộc phẫu thuật giúp xác định: có hay không có tinh hoàn, cắt tinh hoàn hay hạ tinh hoàn xuống bìu trong trường hợp xác định có tinh hoàn. Do vậy một thao tác quan trọng trước khi quyết định biện pháp phẫu thuật là đánh giá lại vị trí tinh hoàn khi trẻ đã được gây mê toàn thân. Một số trường hợp trước đó chẩn đoán tinh hoàn không sờ thấy nhưng sau khi trẻ gây mê, lại sờ thầy tinh hoàn. Trường hợp này chỉ cần tiến hành phẫu thuật mở kinh điển để hạ tinh hoàn xuống bìu là đủ, tránh được cuộc phẫu thuật nội soi cho bệnh nhân. Ngược lại, sau gây mê vẫn không sờ thấy tinh hoàn thì phẫu thuật nội soi là một chỉ định thích hợp. Phẫu thuật nội soi vừa là một phương tiện chẩn đoán vi trí tinh hoàn, vừa là biện pháp điều trị. Phẫu thuật nội soi có thể đi theo đường trong phúc mạc hoặc ngoài phúc mạc.
Các nghiên cứu cho thấy nội soi trong trường hợp không sờ thấy tinh hoàn cho phép xác định: 40% thừng tinh chui vào trong ống bẹn, 40% các trường hợp tinh hoàn trong ổ bụng, khoảng 10% tinh hoàn lấp ló trong ổ bụng, và 10% thừng tinh bị cắt cụt cho thấy hội chứng loạn sản tinh hoàn.
3.3. Chỉ định cắt bỏ tinh hoàn
Cắt bỏ những tinh hoàn đã ung thư hóa hoặc có xu hướng ung thư hóa, tinh hoàn không xuống bìu teo hoặc sinh thiết trong mổ có thoái hóa; trẻ có tinh hoàn không xuống bìu một bên kèm theo teo, sinh thiết tức thì mô tinh hoàn có dấu hiệu thoái hóa ác tính.
Cắt bỏ tinh hoàn nằm trong ổ bụng ở trẻ sau tuổi dậy thì có tinh hoàn bên đối diện nằm ở vị trí bình thường, có kích thước và chức năng bình thường.
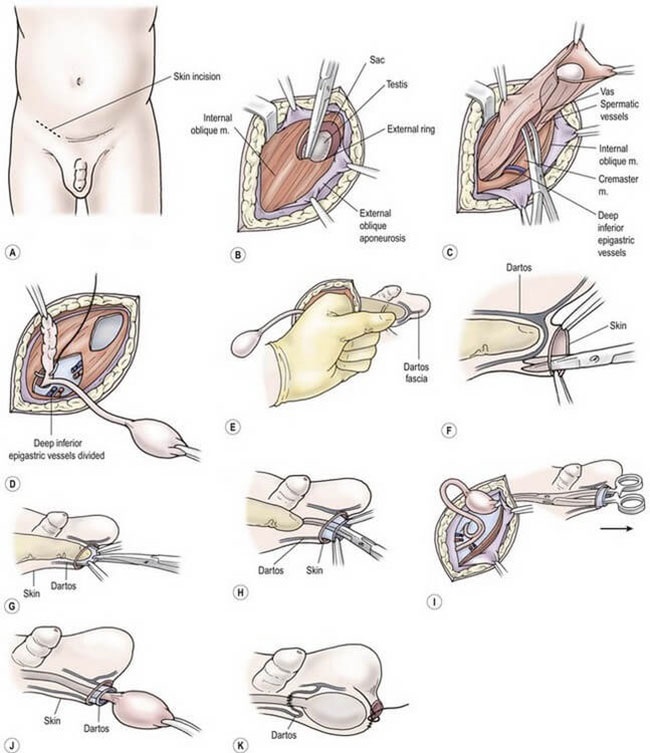
Quy trình phẫu thuật hạ tinh hoàn ẩn trong ống bẹn
4. Tiên lượng
- Mổ sớm trước 2 tuổi: ít nguy cơ ảnh hưởng đến chức năng tinh hoàn.
- Mổ sau 2 tuổi: cần theo dõi vì ở giai đoạn này tinh hoàn đã bắt đầu bị ảnh hưởng và có nguy cơ ung thư hóa sau theo dõi, tinh hoàn thoái hóa mỡ, ống sinh tinh bị thương tổn một phần. Trẻ đối diện với nguy cơ xoắn thừng tinh và hoại tử tinh hoàn.
- Tỷ lệ ung thư tinh hoàn sau phẫu thuật hạ tinh hoàn thay đổi từ 0,5% - 1%. Tỷ lệ ung thư sẽ tăng cao nếu tiền sử là tinh hoàn trong ổ bụng và mổ sau tuổi dậy thì, nên cần tư vấn khám để đánh giá, theo dõi nguy cơ ung thư tinh hoàn cho bệnh nhân sau mổ hạ tinh hoàn.
Xem thêm: Tinh hoàn không xuống bìu: Đại cương, nguyên nhân và biến chứng